Le 12 mai, à l’occasion de la Journée mondiale de la fibromyalgie, nous mettons en lumière un enjeu majeur de santé : la douleur chronique. Touchant des millions de personnes à travers le monde, elle se distingue de la douleur aiguë par sa persistance et son origine souvent inexpliquée. Dans cet article, nous explorerons les causes possibles de cette affection, analyserons le rôle du système immunitaire et ses mécanismes de régulation, et présenterons les perspectives offertes par la micro-immunothérapie.
Invisible - et pourtant si présente : la douleur chronique
La douleur chronique demeure l’une des énigmes les plus complexes, aussi bien sur le plan médical que psychologique. Issue d’une interaction entre des facteurs biologiques, psychologiques et sociaux, elle dépasse largement la simple perception de symptômes physiques. Son impact sur la vie quotidienne peut être considérable, entraînant une diminution significative de la qualité de vie des personnes concernées.
Un acteur souvent sous-estimé dans ce phénomène est le système immunitaire, qui joue un rôle clé dans l’apparition et le maintien de la douleur chronique. Bien au-delà de ses fonctions de réparation des tissus et de défense contre les infections, il influence directement le traitement de la douleur dans le système nerveux. Les processus inflammatoires qu’il déclenche peuvent non seulement intensifier la douleur aiguë, mais aussi provoquer une sensibilisation menant à la chronicisation de la douleur.
Malgré les avancées scientifiques, comprendre pleinement l’origine et les mécanismes de la douleur chronique reste un défi majeur. Cette complexité nous pousse à explorer des approches interdisciplinaires afin de mieux décrypter les interactions entre le système nerveux, le psychisme et l’immunité.
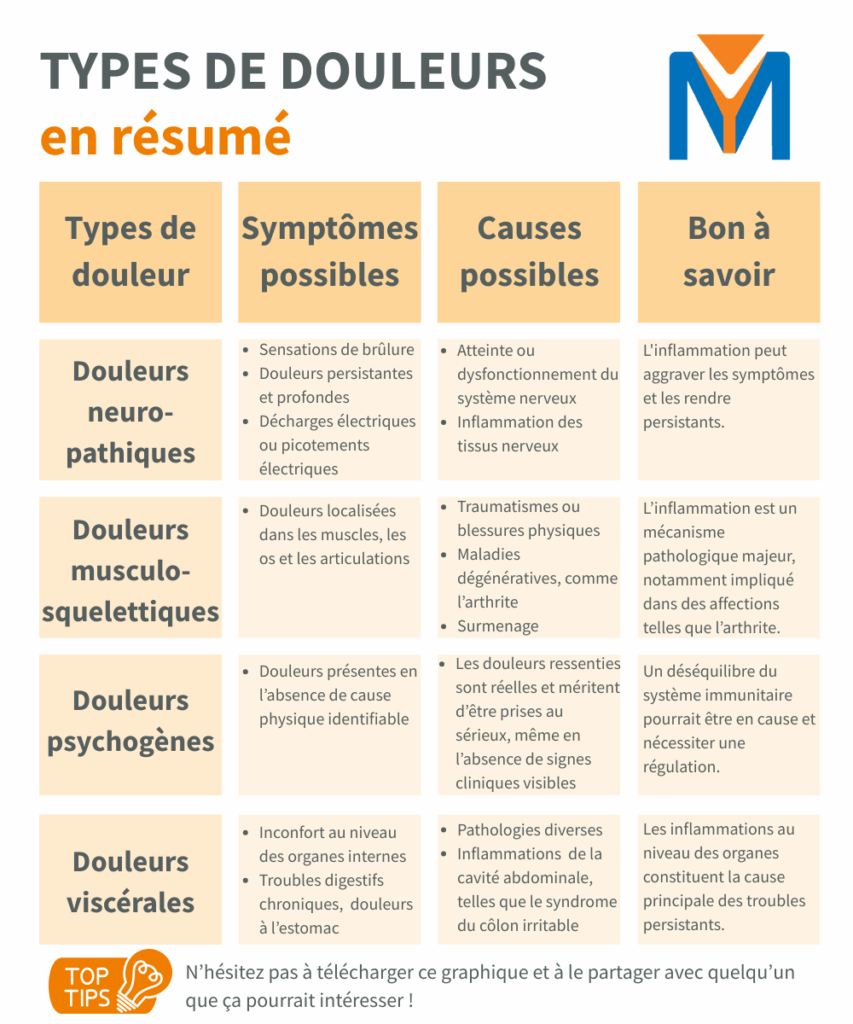
Identifier les différents types de douleur
La douleur chronique se manifeste sous diverses formes, chacune se distinguant par son origine et sa localisation. On peut les classer en quatre grandes catégories :
Douleurs viscérales
Elles proviennent des organes internes et sont souvent liées à des maladies ou des inflammations situées dans la cavité abdominale. Des affections comme le syndrome du côlon irritable ou les douleurs gastriques chroniques en sont des exemples typiques. L’inflammation des organes ou des tissus environnants est généralement à l’origine de ces douleurs persistantes.
Douleurs neuropathiques
Elles résultent de lésions ou de dysfonctionnements du système nerveux. Parmi les plus courantes figurent les neuropathies et la névralgie post-zostérienne, qui se manifestent par des sensations de brûlure, de picotement ou d’électrisation. L’inflammation du tissu nerveux joue souvent un rôle clé dans leur apparition et peut aggraver les symptômes sur le long terme.
Douleurs musculo-squelettiques
Ces douleurs touchent les muscles, les os et les articulations, comme c’est le cas du mal de dos ou de l’arthrite. Elles sont généralement causées par des blessures, des pathologies dégénératives ou un surmenage. L’inflammation est un facteur déterminant, notamment dans des maladies comme l’arthrite, où elle contribue à l’intensification des douleurs.
Douleurs psychogènes
Ce type de douleur est étroitement lié à des facteurs psychologiques tels que le stress, l’anxiété ou la dépression. Bien qu’aucune lésion physique évidente ne soit en cause, un déséquilibre du système immunitaire joue souvent un rôle déterminant, un aspect que nous approfondirons plus loin.
Mais au fait, comment la douleur apparaît-elle ?
Les douleurs chroniques résultent d’une interaction complexe entre plusieurs facteurs biologiques, psychologiques et sociaux. Leur origine est souvent multifactorielle, ce qui rend leur compréhension et leur prise en charge particulièrement délicates.
Facteurs biologiques
🔹 Dysfonctionnement du système nerveux : des anomalies dans le fonctionnement du système nerveux, qu’il soit central ou périphérique, peuvent amplifier la perception de la douleur. Ces perturbations peuvent conduire à une hypersensibilité et à une réponse exagérée aux stimuli douloureux.
🔹 Mémoire de la douleur : l’hyperactivité des voies nerveuses et la sensibilisation centrale contribuent à ancrer la douleur dans le système nerveux. Celui-ci finit par enregistrer et reproduire la douleur, même lorsque son déclencheur initial a disparu.
Facteurs psychologiques
🔹 Stress et charge émotionnelle : les émotions négatives et le stress peuvent intensifier la perception de la douleur. Un cercle vicieux peut alors s’installer : la douleur génère un mal-être émotionnel, qui à son tour renforce la douleur.
Facteurs sociaux
🔹 Influence de l’histoire de vie et du contexte social : les expériences passées, les traumatismes, le soutien familial ou encore les relations sociales influencent la manière dont une personne ressent et gère sa douleur. Ces facteurs peuvent favoriser ou atténuer la chronicisation de la douleur.
Ainsi, la douleur chronique ne se limite pas à une simple sensation physique : elle est le reflet d’un équilibre fragile entre le corps, l’esprit et l’environnement social.
Prendre en compte l’interaction corps-esprit-environnement dans le traitement de la douleur
Le traitement des douleurs chroniques doit tenir compte de l’interaction complexe entre le corps, le psychisme et l’environnement social. Ces trois dimensions peuvent perturber le système immunitaire, contribuant ainsi à un déséquilibre qui favorise la persistance de la douleur. Cette compréhension ouvre la voie à des approches thérapeutiques personnalisées et ciblées.
Régulation du système immunitaire : une approche ciblée contre la douleur
Saviez-vous que les inflammations chroniques sont souvent liées à un déséquilibre du système immunitaire ? Lorsqu’il devient hyperactif, il ne se contente pas d’amplifier la douleur, il peut aussi en favoriser la chronicisation.
Un excès de cytokines pro-inflammatoires peut déclencher des réactions inflammatoires nuisibles qui accentuent la sensation douloureuse. À l’inverse, les cytokines anti-inflammatoires jouent un rôle clef dans l’atténuation de ces réactions. Un équilibre entre ces deux types de cytokines est essentiel pour assurer une réponse immunitaire saine. S’il est rompu, la douleur risque de s’installer durablement.
Parmi les acteurs clefs de cette modulation, la microglie, une population de cellules immunitaires du système nerveux central, joue un rôle déterminant. Ces cellules sont capables d’émettre des signaux pro- et anti-inflammatoires, influençant directement l’intensité et la durée de la douleur. Cette découverte ouvre la voie à de nouvelles stratégies thérapeutiques prometteuses.
Une approche innovante : la micro-immunothérapie
La micro-immunothérapie est une méthode thérapeutique qui vise à moduler le système immunitaire de manière ciblée afin d’améliorer la gestion des maladies, y compris la douleur chronique. Cette approche ouvre des perspectives intéressantes pour soulager durablement les patients.
Comment agit la micro-immunothérapie ?
- Régulation du système immunitaire : grâce à l’utilisation de molécules immunologiques à faible dose (cytokines, antigènes spécifiques ou autres substances immunomodulatrices), cette thérapie cherche à rééquilibrer la réponse immunitaire.
- Rétablissement de l’équilibre immunitaire : en intervenant sur l’équilibre entre processus pro- et anti-inflammatoires, elle vise à réguler les réactions inflammatoires excessives souvent associées aux douleurs chroniques.
Les effets potentiels sur la douleur chronique
🔹 Réduction de l’inflammation : en influençant les cytokines responsables de l’inflammation, la micro-immunothérapie peut contribuer à diminuer la douleur associée aux inflammations persistantes.
🔹 Action sur les processus neuroinflammatoires : en ciblant les interactions entre cellules immunitaires et cellules nerveuses, elle pourrait limiter la surexcitation des neurones impliqués dans la douleur chronique.
🔹 Neuroprotection : cette approche pourrait également stabiliser l’environnement des cellules nerveuses, aidant ainsi à prévenir ou réparer les dommages structurels et fonctionnels des neurones.
Conclusion et perspectives
La prise en charge de la douleur chronique représente un véritable défi, impliquant une compréhension fine des interactions entre le corps, l’esprit et le système immunitaire. Une approche multidisciplinaire, combinant dimensions physique, psychologique et immunologique, semble essentielle pour une gestion plus globale et efficace de la douleur.
Les avancées scientifiques, notamment dans des domaines innovants comme la micro-immunothérapie, offrent de nouvelles perspectives porteuses d’espoir pour les patients. Ces approches intégratives laissent entrevoir non seulement un meilleur soulagement de la douleur, mais aussi une amélioration significative de la qualité de vie, ouvrant la voie à une existence plus sereine et épanouie.
Pour en savoir plus sur la micro-immunothérapie, n’hésitez pas à contacter l’IFMi.
Remarque : les indications et effets mentionnés reposent sur l'expérience de praticiens spécialisés en micro-immunothérapie.
De la théorie à la pratique | Témoignage
Je n'hésite pas à dire que, tout au long de ma pratique médicale, la micro-immunothérapie a été d'une aide incroyable pour traiter de nombreuses maladies graves comme la fatigue chronique, la fibromyalgie, les maladies auto-immunes, les infections persistantes ou récurrentes, les maladies neurodégénératives, etc. Dans beaucoup de ces cas, elle n'a pas seulement atténué les symptômes, mais elle a guéri. Bien que je sois maintenant à la retraite, je continue à recommander la micro-immunothérapie à ceux qui souffrent de maladies chroniques souvent négligées par la médecine conventionnelle. Je pense que la micro-immunothérapie devrait faire partie intégrante des études médicales car elle est d'une grande aide pour les patients.
Êtes-vous un professionnel de santé ?